Az alsó végtagok vénás rendszerének anatómiai felépítését nagy változatosság jellemzi. A műszeres vizsgálati adatok értékelésében és a helyes kezelési módszer kiválasztásában nagy szerepe van a vénás rendszer felépítésének egyedi jellemzőinek ismerete.
Az alsó végtagok vénái felületesre és mélyre oszlanak. Az alsó végtagok felületes vénás rendszere a lábujjak vénás plexusaiból indul ki, kialakítva a láb hátának és a bőr háti ívének vénás hálózatát. Ebből erednek a mediális és laterális marginális vénák, amelyek a nagyobb, illetve a kisebb saphena vénákba jutnak. A nagy saphena a test leghosszabb vénája, 5-10 pár billentyűt tartalmaz, normál átmérője 3-5 mm. A lábszár alsó harmadában, a mediális epicondylus előtt ered, és a lábszár és a comb bőr alatti szövetében emelkedik ki. Az ágyék területén a nagy saphena véna a combvénába folyik. Néha a combon és a lábszáron lévő nagy saphena vénát két vagy akár három törzs is képviselheti. A kis saphena véna a láb alsó harmadában kezdődik, annak oldalsó felülete mentén. Az esetek 25% -ában a popliteális vénába áramlik a poplitealis fossa területén. Más esetekben a kis vena saphena a poplitealis fossa fölé emelkedhet, és a combcsontba, a nagy saphena vénába vagy a comb mélyvénába áramolhat.
A láb hátsó részének mély vénái a láb dorsalis lábközép vénáival kezdődnek, amelyek a láb háti vénás ívébe áramlanak, ahonnan a vér az elülső tibia vénákba áramlik. A lábszár felső harmadának szintjén az elülső és a hátsó tibialis vénák egyesülnek, és kialakul a popliteális véna, amely az azonos nevű artériától oldalirányban és némileg hátul helyezkedik el. A poplitealis fossa területén a kis saphena véna és a térdízület vénái a popliteális vénába áramlanak. A comb mélyvénája általában az inguinalis redő alatt 6-8 cm-rel a combi vénába folyik. A lágyékszalag felett ez az ér fogadja az epigasztrikus vénát, a csípőcsontot körülvevő mélyvénát, és átjut a külső csípővénába, amely a sacroiliacalis ízületnél egyesül a belső csípővénával. A páros közös csípővéna a külső és belső csípővénák összefolyása után kezdődik. A jobb és a bal közös csípővénák egyesülnek, és létrehozzák az inferior vena cava-t. Nagyméretű, szelepek nélküli edény, 19-20 cm hosszú és 0,2-0,4 cm átmérőjű. Az inferior vena cava parietális és zsigeri ágakkal rendelkezik, amelyeken keresztül a vér áramlik az alsó végtagokból, a törzs alsó részéből, a hasi szervekből és a kis medencéből.
Perforáló (kommunikáló) vénák kötik össze a mélyvénákat a felületesekkel. Legtöbbjük szuprafasciálisan elhelyezkedő billentyűkkel rendelkezik, amelyeknek köszönhetően a vér a felületes vénákból a mélybe jut. Vannak közvetlen és közvetett perforáló vénák. A direktek közvetlenül kötik össze a mély- és felületi vénás hálózatokat, a közvetettek pedig közvetetten, vagyis először az izomvénába áramlanak, ami aztán a mélyvénába.
A perforáló vénák túlnyomó többsége a mellékfolyókból származik, nem pedig a nagy saphena törzséből. A betegek 90%-ában a láb alsó harmadának mediális felszínének perforáló vénái inkompetenciák. Az alsó lábszáron leggyakrabban Cockett perforáló vénáinak inkompetenciája figyelhető meg, amely a nagy saphena véna (Leonardo véna) hátsó ágát köti össze a mélyvénákkal. A comb középső és alsó harmadában általában 2-4 legmaradandóbb perforáló véna található (Dodd, Gunter), amelyek közvetlenül kötik össze a nagy vena saphena törzsét a femorális vénával. A kis saphena véna varikózus átalakulása esetén leggyakrabban a láb középső, alsó harmadában és az oldalsó malleolus területén inkompetens kommunikáló vénák figyelhetők meg.
A betegség klinikai lefolyása
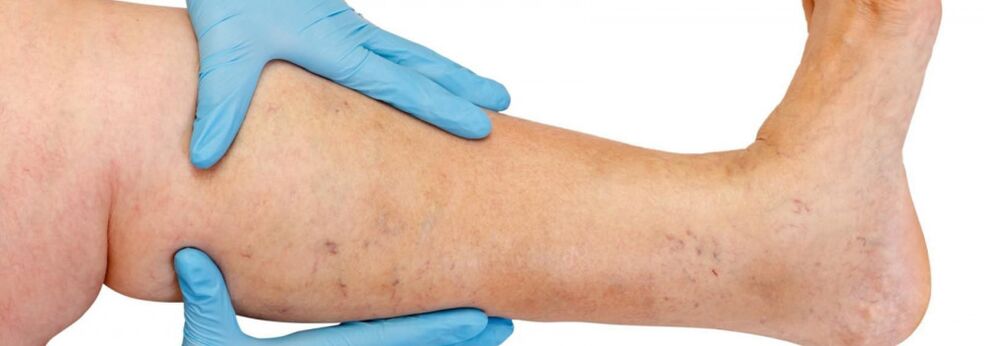
A varikózus vénák többnyire a nagy véna saphena rendszerében, ritkábban a kis véna saphena rendszerében fordulnak elő, és a véna törzsének mellékfolyóival kezdődnek a lábakon. A betegség természetes lefolyása a kezdeti szakaszban meglehetősen kedvező; az első 10 évben vagy még tovább, egy esztétikai hibától eltekintve a betegeket semmi sem zavarhatja. Ezt követően, ha nem végzik el az időben történő kezelést, elkezdenek megjelenni a nehézségek érzése, a lábak fáradtsága és a fizikai aktivitás (hosszú séta, állás) vagy délutáni, különösen a forró évszak utáni duzzanata. A legtöbb beteg lábfájdalomra panaszkodik, de részletes kikérdezés után kiderülhet, hogy ez pontosan a teltség-, nehézség- és teltségérzet a lábakban. Még egy rövid pihenő és a végtag felemelt helyzete esetén is csökken az érzések súlyossága. Ezek a tünetek jellemzik a vénás elégtelenséget a betegség ezen szakaszában. Ha fájdalomról beszélünk, akkor ki kell zárni az egyéb okokat (alsó végtagok artériás elégtelensége, akut vénás trombózis, ízületi fájdalom stb.). A betegség későbbi progressziója a tágult vénák számának és méretének növekedése mellett trofikus rendellenességek kialakulásához vezet, gyakran az inkompetens perforáló vénák kialakulásának és a mélyvénák billentyűelégtelenségének fellépése miatt.
Perforáló vénák elégtelensége esetén a trofikus rendellenességek a láb bármely felületére korlátozódnak (lateralis, mediális, hátsó). A kezdeti stádiumban a trofikus rendellenességek a bőr helyi hiperpigmentációjában nyilvánulnak meg, majd a bőr alatti zsírszövet megvastagodása (indurációja) következik be a cellulitisz kialakulásáig. Ez a folyamat fekélyes-nekrotikus defektus kialakulásával végződik, amely elérheti a 10 cm-es vagy annál nagyobb átmérőt, és mélyen a fasciába nyúlik. A vénás trofikus fekélyek tipikus előfordulási helye a mediális malleolus területe, de a lábszáron a fekélyek lokalizációja eltérő és többszörös lehet. A trofikus rendellenességek szakaszában súlyos viszketés és égés lép fel az érintett területen; Egyes betegeknél mikrobiális ekcéma alakul ki. A fekély területén a fájdalom nem kifejezett, bár egyes esetekben intenzív. A betegség ezen szakaszában a láb nehézsége és duzzanata állandóvá válik.
A varikózus vénák diagnosztizálása
Különösen nehéz a varikózis preklinikai stádiumának diagnosztizálása, mivel az ilyen betegek lábain nem lehetnek visszerek.
Az ilyen betegeknél a láb visszér diagnózisát tévesen elutasítják, bár vannak a varikózis tünetei, utalnak arra, hogy a beteg rokonai szenvednek ebben a betegségben (örökletes hajlam), valamint ultrahangos adatok a vénás rendszer kezdeti patológiás változásairól.
Mindez a kezelés optimális megkezdésének határidejének elmulasztásához, a vénafal visszafordíthatatlan elváltozásainak kialakulásához és a visszér nagyon súlyos és veszélyes szövődményeinek kialakulásához vezethet. Csak a betegség korai preklinikai stádiumában történő felismerése esetén válik lehetővé a lábak vénás rendszerének kóros elváltozásainak megelőzése a visszerekre gyakorolt minimális terápiás hatás révén.
A különféle diagnosztikai hibák elkerülése és a helyes diagnózis felállítása csak a beteg tapasztalt szakember általi alapos vizsgálata, minden panaszának helyes értelmezése, a betegségtörténet részletes elemzése és a legmodernebb eszközökkel (műszeres diagnosztikai módszerek) szerzett, a lábak vénás rendszerének állapotáról szerzett maximális információ után lehetséges.
Néha duplex szkennelést végeznek a perforáló vénák pontos helyének meghatározására, színkódban azonosítva a vénás refluxot. Szelep elégtelensége esetén a szelepeik teljesen leállnak zárni a Valsava manőver vagy kompressziós teszt során. A billentyű-elégtelenség a vénás reflux megjelenéséhez vezet, magas az inkompetens saphenofemoralis junctionon, alacsony pedig a láb inkompetens perforáló vénáin keresztül. Ezzel a módszerrel rögzíthető a vér fordított áramlása egy inkompetens szelep kiesett szórólapjain keresztül. Ezért a diagnózis többlépcsős vagy többszintű. Normál helyzetben a diagnózis ultrahang-diagnosztika és phlebológus vizsgálata után történik. Különösen nehéz esetekben azonban a vizsgálatot szakaszosan kell elvégezni.
- Először egy phlebológus sebész alapos vizsgálatot és kikérdezést végez;
- szükség esetén a beteget további műszeres kutatási módszerekre küldik (duplex angioscanning, phleboscintigráfia, limfoscintigráfia);
- kísérő betegségekben (osteochondrosis, varikózus ekcéma, limfovénás elégtelenség) szenvedő betegeknek tanácsadást kínálnak vezető szaktanácsadókkal ezekről a betegségekről) vagy további kutatási módszereket;
- minden műtétre szoruló beteget először a kezelő sebész, és szükség esetén aneszteziológus is konzultál.
Kezelés
A konzervatív kezelés főként azoknak a betegeknek javasolt, akiknél a műtéti kezelés ellenjavallt: általános állapotuk miatt, a vénák enyhe, csak esztétikai kellemetlenséget okozó tágulása esetén, vagy a műtéti beavatkozás elutasítása esetén. A konzervatív kezelés célja a betegség további fejlődésének megakadályozása. Ezekben az esetekben a betegeknek tanácsot kell adni, hogy az érintett felületet bekötözzék rugalmas kötéssel vagy viseljenek rugalmas harisnyát, rendszeresen helyezzék vízszintes helyzetbe a lábukat, és végezzenek speciális gyakorlatokat a lábfejen és az alsó lábszáron (hajlítás és nyújtás a boka- és térdízületekben), hogy aktiválja az izom-vénás pumpát. Az elasztikus kompresszió felgyorsítja és fokozza a véráramlást a comb mélyvénáiban, csökkenti a vér mennyiségét a saphena vénákban, megakadályozza az ödéma kialakulását, javítja a mikrokeringést és segít normalizálni az anyagcsere folyamatokat a szövetekben. A kötözést reggel kell elkezdeni, mielőtt felkelnénk az ágyból. A kötést enyhe feszítéssel a lábujjaktól a combig, a sarok és a bokaízület kötelező megfogásával alkalmazzuk. A kötés minden következő körének a felére át kell fednie az előzőt. Javasoljuk, hogy igazolt orvosi kötöttárut használjon a tömörítés mértékének egyéni megválasztásával (1-től 4-ig). A betegeknek kényelmes, kemény talpú és alacsony sarkú cipőt kell viselniük, kerülniük kell a hosszan tartó állást, a nehéz fizikai munkát, valamint a forró és párás helyen végzett munkát. Ha a munkatevékenység jellegéből adódóan a betegnek hosszabb ideig kell ülnie, akkor a lábakat emelt helyzetbe kell helyezni úgy, hogy a láb alá kell helyezni egy speciális, megfelelő magasságú állványt. Célszerű 1-1,5 óránként keveset sétálni, vagy 10-15 alkalommal lábujjhegyre állni. A vádli izomzatának ebből eredő összehúzódásai javítják a vérkeringést és fokozzák a vénás kiáramlást. Alvás közben a lábakat emelt helyzetbe kell helyezni.
A betegeknek azt tanácsolják, hogy korlátozzák a víz és a só bevitelét, normalizálják a testtömegüket, és rendszeresen vegyenek be diuretikumokat és gyógyszereket, amelyek javítják a vénás tónust. A jelzések szerint olyan gyógyszereket írnak fel, amelyek javítják a szövetek mikrocirkulációját. A kezeléshez nem szteroid gyulladáscsökkentő gyógyszerek alkalmazása javasolt.
A fizikoterápia jelentős szerepet játszik a varikózis megelőzésében. A szövődménymentes formáknál hasznosak a vízi eljárások, különösen az úszás, a meleg (35°-nál nem magasabb) lábfürdő 5-10%-os konyhasóoldattal.
Kompressziós szkleroterápia
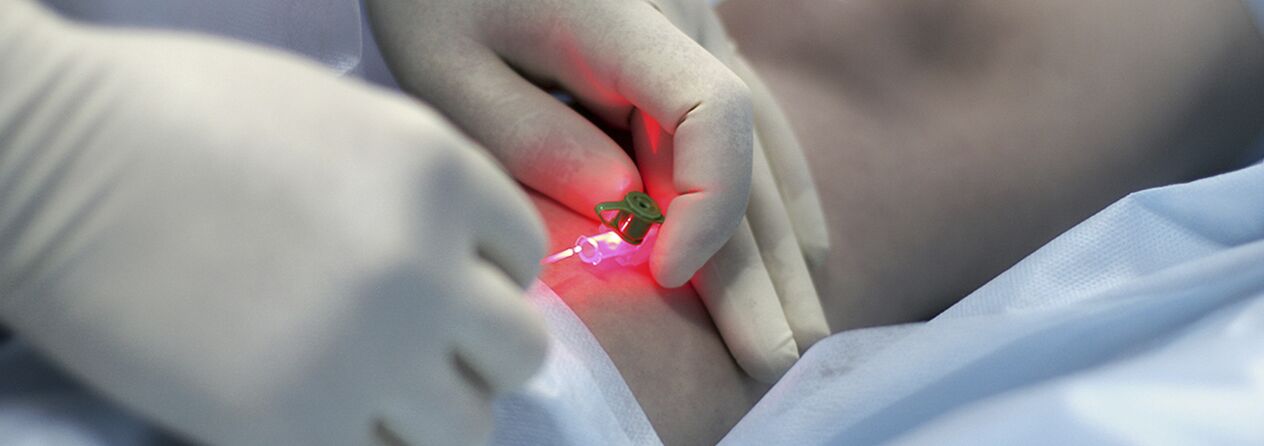
A varikózus vénák injekciós terápia (szkleroterápia) indikációiról még mindig vita folyik. A módszer abból áll, hogy a tágult vénába szklerotizáló szert juttatnak, annak további kompresszióját, dezolációját és szklerózisát. Az ilyen célokra használt modern gyógyszerek meglehetősen biztonságosak, azaz extravazálisan beadva nem okozzák a bőr vagy a bőr alatti szövet nekrózisát. Egyes szakemberek a varikózis szinte minden formájára alkalmazzák a szkleroterápiát, míg mások teljesen elutasítják a módszert. Valószínűleg az igazság valahol a közepén rejlik, és a betegség kezdeti stádiumában lévő fiatal nők számára ésszerű az injekciós kezelési módszer alkalmazása. Az egyetlen dolog, hogy figyelmeztetni kell őket a visszaesés lehetőségére (nagyobb, mint a műtéti beavatkozás esetén), a rögzítő kompressziós kötés hosszú távú (legfeljebb 3-6 hétig) viselésének szükségességére és annak valószínűségére, hogy a vénák teljes szklerózisához több ülésre lehet szükség.
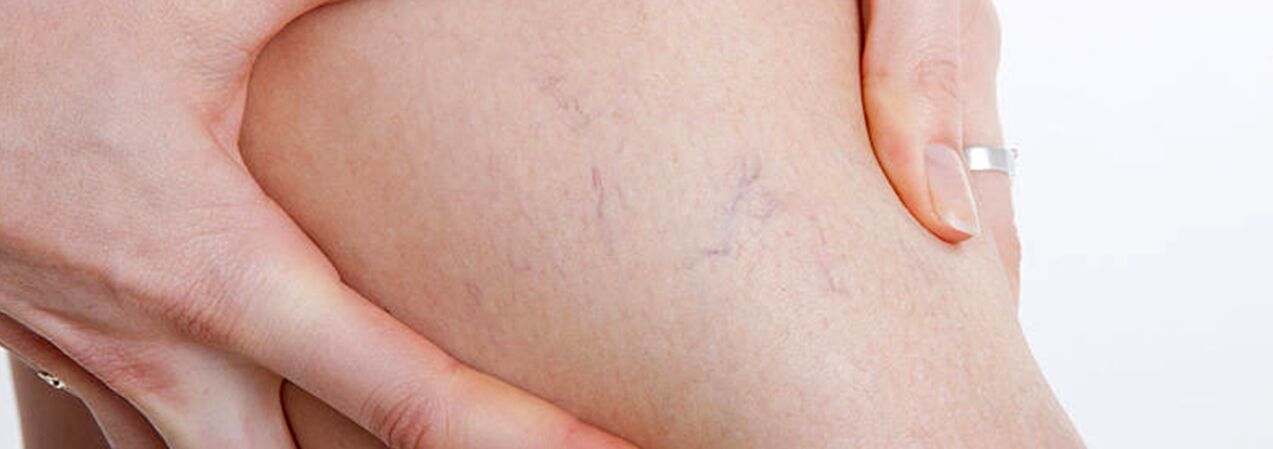
A varikózisos vénák csoportjába a telangiectasias („pókvénák”) és a kis saphena vénák hálós dilatációjában szenvedő betegeket kell besorolni, mivel e betegségek kialakulásának okai azonosak. Ebben az esetben a szkleroterápia mellett is perkután lézeres koaguláció, de csak a mély és perforáló vénák károsodásának kizárása után.
Perkután lézeres koaguláció (PLC)
Ez egy olyan módszer, amely a szelektív fotokoaguláció (fototermolízis) elvén alapul, és a lézerenergia különböző anyagok általi elnyelésén alapul a szervezetben. A módszer különlegessége ennek a technológiának az érintésmentessége. A fókuszáló fej az energiát a bőrben lévő véredénybe koncentrálja. Az érben lévő hemoglobin szelektíven elnyeli egy bizonyos hullámhosszú lézersugarakat. A lézer hatására az ér lumenében az endotélium megsemmisül, ami az érfalak ragasztásához vezet.
A PLK hatékonysága közvetlenül függ a lézersugárzás behatolási mélységétől: minél mélyebb az ér, annál hosszabbnak kell lennie a hullámhossznak, így a PLK indikációi meglehetősen korlátozottak. Az 1,0-1,5 mm-t meghaladó átmérőjű erek esetében a mikroszkleroterápia a leghatékonyabb. Figyelembe véve a pókvénák kiterjedt és elágazó eloszlását a lábakon és az erek változó átmérőjét, jelenleg aktívan alkalmaznak kombinált kezelési módszert: az első szakaszban a 0,5 mm-nél nagyobb átmérőjű vénák szkleroterápiáját végzik, majd lézerrel távolítják el a fennmaradó, kisebb átmérőjű „csillagokat”.
Az eljárás gyakorlatilag fájdalommentes és biztonságos (bőrhűtést és érzéstelenítőt nem használnak), hiszen a készülék fénye a spektrum látható részéhez tartozik, a fény hullámhossza pedig úgy van kialakítva, hogy a szövetekben lévő víz ne forrjon fel, és a beteg ne kapjon égési sérüléseket. Nagy fájdalomérzékenység esetén helyi érzéstelenítő hatású krém előzetes alkalmazása javasolt. Az erythema és a duzzanat 1-2 napon belül megszűnik. A kúra után, körülbelül két hétig, egyes betegek a kezelt bőrterület sötétedését vagy világosodását tapasztalhatják, ami aztán eltűnik. Világos bőrűeknél a változások szinte észrevehetetlenek, de sötét bőrű vagy erős barnulású betegeknél meglehetősen magas az ilyen átmeneti pigmentáció kockázata.
Az eljárások száma az eset összetettségétől függ - az erek különböző mélységűek, az elváltozások lehetnek kisebbek, vagy meglehetősen nagy bőrfelületet foglalhatnak el, de általában nem szükséges négynél több lézerterápia (egyenként 5-10 perc). A maximális eredményt ilyen rövid idő alatt a készülék fényimpulzusának egyedülálló „négyzetes” alakja éri el; más eszközökhöz képest növeli hatékonyságát, csökkentve a beavatkozás utáni mellékhatások lehetőségét is.
Sebészeti kezelés
A műtét az egyetlen radikális kezelési módszer az alsó végtagi visszértágulatban szenvedő betegek számára. A műtét célja a patogenetikai mechanizmusok (veno-venosus reflux) megszüntetése. Ezt úgy érik el, hogy eltávolítják a nagy és a kis saphena fő törzsét, és lekötik az inkompetens kommunikáló vénákat.
A visszér sebészi kezelése száz éves múltra tekint vissza. Korábban és sok sebész még mindig nagy bemetszéseket alkalmaztak a varikózisok mentén, és általános vagy spinális érzéstelenítést alkalmaztak. Az ilyen „mini-phlebectomia” utáni nyomok egy életen át emlékeztetik a műtétet. A vénákon végzett első műtétek (Schade szerint, Madelung szerint) annyira traumatikusak voltak, hogy az általuk okozott kár meghaladta a varikózis okozta károkat.
1908-ban az amerikai sebész, Babcock kidolgozott egy módszert a bőr alatti vénák kihúzására egy olívabogyóval ellátott merev fémszondával. Továbbfejlesztett formában a varikózus vénák eltávolítására szolgáló műtéti módszert még mindig számos állami kórházban használják. A varikózus vénákat külön bemetszéssel távolítják el, ahogy azt Narat sebész javasolta. Így a klasszikus phlebectomiát Babcock-Narat módszernek nevezik. A Babcock-Narat szerint végzett phlebectomiának vannak hátrányai - műtét utáni nagy hegek és károsodott bőrérzékenység. A munkaképesség 2-4 hétre csökken, ami megnehezíti a betegek számára, hogy beleegyezzenek a visszér műtéti kezelésébe.
A phlebológusok egyedülálló technológiát fejlesztettek ki a varikózus vénák egy nap alatti kezelésére. Az összetett esetek segítségével operálnak kombinált technológia. A fő nagy varikózus törzseket inverziós lehúzással távolítják el, ami minimális beavatkozást jelent a bőr minimetszésein keresztül (2-7 mm), amelyek gyakorlatilag nem hagynak hegeket. A minimálisan invazív technika alkalmazása minimális szöveti traumával jár. Ennek a műtétnek az eredménye a varikózis megszüntetése, kiváló esztétikai eredménnyel. A kombinált sebészeti kezelés teljes intravénás vagy spinális érzéstelenítésben történik, legfeljebb 1 napos kórházi kezeléssel.
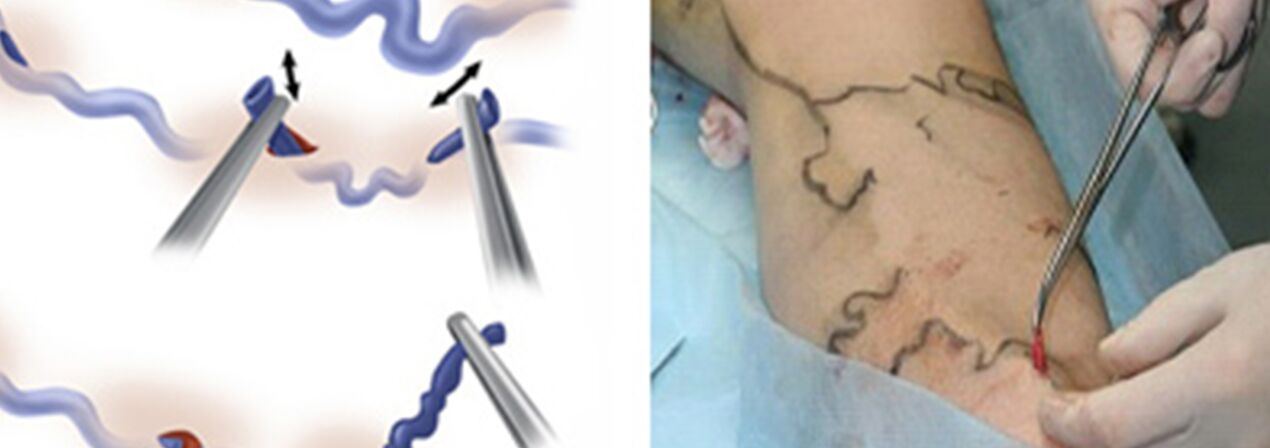
A sebészeti kezelés magában foglalja:
- Crossectomia - annak a helynek a keresztezése, ahol a nagy saphena véna törzse a mélyvénás rendszerbe áramlik;
- A sztrippelés egy visszér töredék eltávolítása. Csak a varikózist távolítják el, és nem az egészet (mint a klasszikus változatban).
Tulajdonképpen miniphlebectomia felváltotta a Narat technikát a fő vénák varikózus mellékfolyóinak eltávolítására. Korábban a varixok mentén 1-2-5-6 cm-es bőrmetszéseket végeztek, amelyeken keresztül a vénákat izolálták és eltávolították. Az a vágy, hogy javítsák a beavatkozás kozmetikai eredményét, és hogy a vénákat ne hagyományos bemetszéssel, hanem minimetszéssel (punkcióval) lehessen eltávolítani, arra kényszerítette az orvosokat, hogy olyan eszközöket fejlesszenek ki, amelyek minimális bőrhibán keresztül szinte ugyanazt tudják elvégezni. Így jelentek meg különböző méretű és konfigurációjú phlebectomiás „kampók”, valamint speciális spatulák. És a szokásos szike helyett a nagyon keskeny pengével vagy meglehetősen nagy átmérőjű tűkkel rendelkező szikéket kezdték használni a bőr átszúrására (például egy 18G átmérőjű vénás vér elemzésére szolgáló tű). Ideális esetben egy ilyen tűvel végzett szúrás nyoma egy idő után gyakorlatilag láthatatlan.
A varikózis egyes formáit ambulánsan, helyi érzéstelenítésben kezelik. A miniflebectomia során fellépő minimális trauma, valamint a beavatkozás alacsony kockázata lehetővé teszi ennek a műtétnek a nappali kórházban történő elvégzését. A műtét után a klinikán végzett minimális megfigyelés után a páciens önállóan hazaküldhető. A posztoperatív időszakban az aktív életmód fenntartása, az aktív gyaloglás ösztönzése. Az átmeneti keresőképtelenség általában legfeljebb 7 napig tart, utána lehet dolgozni.
Mikor alkalmazzák a mikroflebectomiát?
- Ha a nagy vagy kis saphena véna varikózus törzseinek átmérője meghaladja a 10 mm-t;
- A fő szubkután törzsek thrombophlebitisének szenvedése után;
- A törzsek rekanalizációja után más típusú kezelések (EVLT, szkleroterápia) után;
- Nagyon nagy egyedi varikózisok eltávolítása.
Lehet önálló műtét, vagy a visszerek kombinált kezelésének komponense, vénák lézeres kezelésével és szkleroterápiával kombinálva. A használat taktikáját egyénileg határozzák meg, mindig figyelembe véve a páciens vénás rendszerének ultrahangos duplex szkennelésének eredményeit. A mikroflebetómiát különböző helyeken lévő vénák eltávolítására használják, amelyek különböző okok miatt megváltoztak, beleértve az arcon is. Varadi frankfurti professzor kifejlesztette kényelmes műszereit, és megfogalmazta a modern mikroflebectomia alapvető posztulátumait. A Varadi phlebectomiás módszer kiváló kozmetikai eredményeket biztosít fájdalom és kórházi kezelés nélkül. Ez nagyon fáradságos, szinte ékszeres munka.
A vénás műtét után
A szokásos „klasszikus” phlebectomia utáni posztoperatív időszak meglehetősen fájdalmas. Néha a nagy hematómák aggodalomra adnak okot, és duzzanat jelentkezik. A sebgyógyulás a phlebológus műtéti technikájától függ; néha a nyirok szivárgása és észrevehető hegek hosszú távú kialakulása van; gyakran nagyobb phlebectomia után a sarok területén az érzékenység elvesztése marad.
Ezzel szemben a miniphlebectomia után a sebek nem igényelnek varrást, mivel ezek csak szúrások, nincs fájdalom, és a gyakorlatban nem észlelték a bőrideg károsodását. A phlebectomia ilyen eredményeit azonban csak nagyon tapasztalt phlebológusok érik el.























